Bildersuche
Kompetenzzentrum für Menschen mit Demenz, Nürnberg
Demenz zieht sich wie eine Wolke in das Leben der Betroffenen und verhüllt die Erinnerungen an das eigene Leben. Jeden Tag ein Stück, bis die eigene Identität hinter einer dichten Wolkendecke verschwindet. Klar bleibt nur der Augenblick. Genau den muss man nutzen. Deshalb gründete die Diakonie Neuendettelsau das Kompetenzzentrum für Menschen mit Demenz, ein Wohnheim für rund 96 Demenzerkrankte. Die Architektur dafür planten Feddersen Architekten.
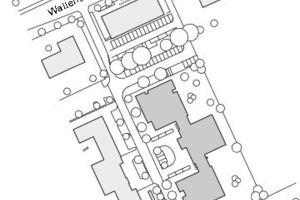
Einige Bahnminuten von Nürnbergs Altstadt entfernt wuchs auf einem Gewerbegebiet ein typisches Neubauwohnviertel: Reihenhäuser und fünf- bis sechsgeschossige Wohnanlagen in schlichter Architektur mit Lochfassaden, dazwischen Parkplätze und ein paar zarte Bäume. In zweiter Reihe befindet sich das Wohnheim der Diakonie Neuendettelsau. Drei weiß verputzte, dreigeschossige Pavillonbauten ducken sich in versetzter Anordnung, als befände sich drum herum üppig Platz, weite Parkflächen statt Parkplätze. Es ist klar, die Anordnung folgt einer inneren, nicht einer städtebaulichen Logik.
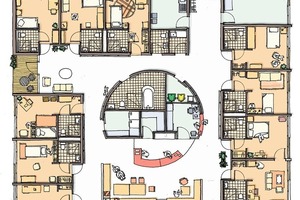
Das Kompetenzzentrum ist als dreiteiliges Cluster-System aufgebaut. Diese Typologie dient der Organisation der Wohngruppen. Jede Wohngruppe bewohnt eine Etage eines Pavillons, acht Gruppen sind es insgesamt. Die Pavillons sind über zwei zentrale Treppenhäuser miteinander verbunden, die sich architektonisch als Glasfuge abheben. Stefan Drees, Projektarchitekt und assoziierter Partner bei Feddersen Architekten, erklärt: „Durch die Pavillons und die daraus folgende räumliche Separierung der Wohngruppen entsteht Eindeutigkeit. Der Eingang zur Wohngemeinschaft gleicht einem Hauseingang.“
Auch innerhalb einer Wohngruppe findet sich dieses Prinzip wieder: Auf quadratischem Grundriss verorten sich die Bewohnerzimmer entlang der Fassade, das Herz im Zentrum bildet der gemeinschaftlich genutzte Bereich, die Küche und der Wohnraum. Für die Bewohner hat die Klarheit der Zuordnung Vorteile, die Abgeschlossenheit der Gruppen voneinander erhöht jedoch den Kommunikations- und Arbeitsaufwand für die Betreuer.
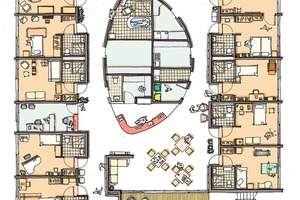
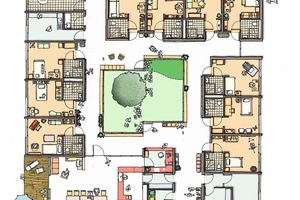
Bei zwei nachfolgenden Projekten mit dem gleichen Bauherrn, der Diakonie Neuendettelsau, entwickelten die Architekten daher zwei Alternativen zum Cluster: In Forchheim rückten sie die Pavillons so aneinander, dass sich ein Mäander ergibt. Die einzelnen Wohngruppen haben dabei ebenfalls einen mittigen Wohnkern und äußere Bewohnerzimmer, die Verbindung aber zwischen den Gruppen gelingt direkt durch eine, maximal zwei Türen, nicht aber über ein Geschoss hinweg wie im Nürnberger Projekt.
In einem anderen Projekt in München wählten die Architekten statt der modularen Grundrisse eine lineare Struktur für die Anordnung der Gruppen. Sie spiegelten die Grundrisse und konnten so die gemeinschaftlichen Bereich von zwei Gruppen nebeneinander legen, verbunden über ein gemeinsames Personalzimmer. Drees sagt: „Das Prinzip bringt auch neue Vorteile mit sich, zum Beispiel sind Menschen mit Demenz oft nachtaktiv. Im Münchener Projekt kann man daher ein Nachtcafé für zwei Gruppen einrichten, ohne dass extra Personal notwendig wäre.“ Die Wahl der Grundrisse und daraus folgend die Kubatur des Gebäudes ist also ein Resultat aus den Überlegungen der inneren Organisation und Betreuungsverhältnisse.
Bewegungsdrang
Leicht vorgebeugt schlurft ein Mann den Flur entlang, zeichnet mit kleinen Schritten die Kurve der Wand nach. Er grüßt und geht unbeirrbar seinen Weg weiter. In einigen Minuten wird er diese Stelle wieder passieren, wird vielleicht noch einmal grüßen, wird weiter gehen. Der Flur führt im Kreis. Für die Bewohner, die wandern müssen, damit Körper und Geist in den Schritten Ruhe finden, muss es also die Möglichkeit geben, zu gehen.
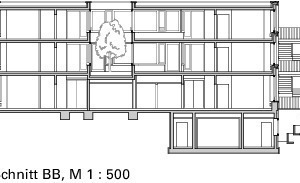
Im Zentrum in Nürnberg sind das Wege innerhalb der Wohngemeinschaft, um einen Kern herum. Bei zwei der Pavillons bilden Küche, Pflegebad, Personalraum und Nebenräume jeweils einen Kern, dessen Umrundung automatisch mitten durch den gemeinsamen Wohnraum führt. Beim Patiohaus, dem nördlichen der drei Bauten, führt der Weg um einen Hof herum und vorbei am Wohnraum und der Küche, nicht aber durch sie hindurch.
Die Integration in die Gruppe, einmal ist sie ein automatischer Prozess, ein anderes Mal muss sich der Bewohner dafür entscheiden und seinen Weg dahin anpassen – kleine Freiräume, die den Bewohner fordern. Drees erklärt: „Es wird viel diskutiert, was besser sei, eine Strecke mit einem Zielpunkt, also einem „turning point“, oder ein Rundgang. Bei beiden gilt, sie müssen übersichtlich bleiben. Lange Wege bergen die Gefahr, dass der Bewohner die Orientierung verliert.“
Manches Mal aber ist der Drang zum Fortbewegen so stark, dass Bewohner hinaus ins Freie möchten. Im Nürnberger Zentrum sind die Wohngruppen nicht eingeschlossen, die meisten Bewohner respektieren die Grenzen der Wohngemeinschaft. Die, denen das schwer fällt, sind zu einer Gruppe zusammengefasst und bewohnen das erste Obergeschoss des Patiohauses. Der Hof ist auf das erste Geschoss angehoben und dient damit als sicherer Außenraum, eine Erweiterung für den Wohnraum der Gruppe.
Auch für die anderen Bewohner ist der Spaziergang im Freien, das Erleben der Natur und der Jahreszeiten wichtig, um im Alltag Abwechslung und Orientierung für die Sinne zu finden. Für sie gibt es hinter dem Haus einen Garten mit Hochbeeten, unterschiedlichen Bodenbelägen und Aufenthaltsmöglichkeiten.
Lebenssphären
Nicht nur die Jahreszeiten, auch das Erleben des Wetters, wechselnder Temperaturen sowie der Tageszeiten ist wichtig für die Orientierung der Menschen, auch in den Innenräumen. Drees sagt: „Ein Raum muss auf jeden Fall die Sinne ansprechen. Der Bewohner sollte dabei zwischen unterschiedlichen Atmosphären wählen können.“ So haben die drei Häuser trotz ähnlicher Grundrisse unterschiedliche Themen, die sich in Licht, Material, Atmosphäre und Mobiliar zeigen. „Die Bewohner bringen ihre Biografien mit, wir schaffen die Rahmenbedingungen für eine individuelle Weitergestaltung.“ Bewusst setzen die Architekten auf Bilder, die Wiedererkennungswert haben: Das Patiohaus ermöglicht ein lichtdurchflutetes Wohnen mit Naturbezug. Auf langen Fensterbänken stehen Blumentöpfe, im Hof bildet ein Baum die Jahreszeiten ab. Die Eingangsbereiche der Zimmer sind in Grüntönen abgesetzt, der Linoleumboden hat eine sandige Farbstruktur.
Der mittlere Pavillon, der Janusbau, bietet dagegen einen dunkleren, geborgenen Lebensraum mit Bezug auf bürgerliche Stilelemente. Die Farben sind warm, kräftig und akzentuiert. Sofas im Stil des Biedermeiers stehen im Wohnraum.
Die Bauernstuben befinden sich im südlichen Cluster und sind rustikal gehalten. Das Mauerwerk des Kernes blieb unverputzt, Bauernmöbel und eine lange Sitzbank aus Holz prägen das Ambiente.
Auch in den Details setzen die Architekten auf Bilder: Jedes Zimmer hat seinen „Vorgarten“, eine Ablage mit Postfach, Dekorationsfläche und Namensschild, dazu eine Leuchte am Eingang. In den Gemeinschaftsbereichen schaffen Bilder aus der kollektiven Erinnerung eine Eindeutigkeit im Raum. In der Kapelle des Hauses zum Beispiel, hinter dem Altar, strahlt vor Tageslicht ein altes Kirchenfenster – Symbol genug für alle Bewohner, um die sakrale Stimmung zu spüren.
Licht und Material
Bewusst setzen Feddersen Architekten auf unterschiedliche Lichtsituationen. Kuschelige Sofaecken brauchen keine Maximalbeleuchtung, einzelne Stehleuchten mit traditionellen Lampenschirmen verbreiten hier mehr Wohnlichkeit als funktionale Deckenleuchten. Lichtsegel beleuchten Aufenthaltsbereiche, in den Fluren gibt das Tageslicht am Ende des Ganges die Bewegungsrichtung vor. Drees sagt: „Ich würde mir wünschen, dass die Lichtplanung eine noch viel größere Rolle bei Pflegebauten bekommt. Licht hat eine therapeutische Wirkung, die sollte man nutzen.“
Deshalb planen die Architekten bei dem neuen Münchener Projekt eine Lichtsteuerung mit Lichtfarben, die den natürlichen Wechsel des Tageslichtes nachbildet und verschiedene Beleuchtungsszenarien ermöglicht. Für die Bewohner bekommt der Tag so einen wahrnehmbaren Zeitablauf. Oft scheitern solche steuerbaren Lichtszenarien jedoch am Budget der Bauherren.
Der Kostenfaktor dominiert auch die Materialwahl, wie Drees erklärt: „Man muss abwägen, zwischen sehr funktionalen Materialien mit langer Lebensdauer und wohnlichen Materialien. Die Abnutzung passiert bei letzteren schneller, ist also teurer für den Betreiber eines Hauses, dafür steigt die Wohnqualität für die Bewohner enorm. Es gibt in der Schweiz zum Beispiel Projekte mit Böden aus geölten Holzdielen. Wunderbar, aber bei uns würde das wohl wieder an den Hygienevorschriften und den Budgets scheitern.“
Vielleicht auch, weil Pflegeheime in Deutschland eher zu den Gesundheitsbauten als zum Wohnungsbau gezählt werden. Ein Umdenken dauert, und Bauten wie das Kompetenzzentrum in Nürnberg werden daher wohl noch länger Vorzeigeprojekte bleiben.
Rosa Grewe, Darmstadt
„Die Erinnerung verblasst, die Persönlichkeit bleibt.“
Interview mit Andrea Koydl, Einrichtungsleiterin des Kompetenzzentrums für Menschen mit Demenz, Nürnberg
Frau Koydl, als Einrichtungsleiterin sind Sie die erste Ansprechpartnerin für Interessenten, die hier im Kompetenzzentrum für Menschen mit Demenz leben möchten. Wer wendet sich in der Regel an Sie mit der Anfrage um einen Platz, der Demenzkranke selbst oder seine Familie?
Die Familie. Sehen Sie, der Erkrankte ist meist in einem Zustand, in dem er für sich alleine nicht entscheiden kann. Angehörige müssen das für ihn tun, das führt häufig zu großen Schuldgefühlen, und so betreuen wir hier nicht nur den Demenzkranken, sondern beraten auch die Angehörigen. Allerdings kann es dauern, bis ein Platz frei ist. Daher führen wir eine Interessentenliste.
Wie ist denn die Pflegesituation bei Ihnen im Haus?
Wir haben acht Wohngruppen mit jeweils zwölf dauerhaften Bewohnern und je einen Besucher in der Tagespflege. Rund 15 bis 17 Pflegekräfte sind für jeweils zwei Wohngruppen verantwortlich, das ermöglicht Flexibilität bei der Personaleinteilung. Morgens zum Beispiel braucht es für die Pflege der Bewohner mehr Personal als abends, wo eine Betreuungsperson das Team ergänzt. Das reicht.
Dazu kommen die Ergotherapeuten, das Hauswirtschaftspersonal und die Reinigungskräfte. Aber eine Eins-zu-Eins Betreuung gibt es hier nicht, schließlich sind auch wir leider an den üblichen Personalschlüssel gebunden.
Was sind die Vorteile der Einteilung der Bewohner in Wohngemeinschaften, Pflegeeinheiten und räumlich in verschiedene Bereiche?
Die überschaubare Gruppe und Kontinuität ist für die Bewohner wichtig, um sich wie zu Hause zu fühlen. Die räumliche Abgeschlossenheit, ohne dass Türen verschlossen sind, und auch die Kontinuität der Betreuer sind daher hilfreich. Wir können außerdem gut auf den Charakter eines Bewohners eingehen, indem wir schauen, mit welcher Gruppe er harmoniert. Denn auch wenn seine Erinnerungen verblassen, seine Persönlichkeit bleibt.
Die Persönlichkeiten innerhalb einer Gruppe sollten zusammenpassen, damit sich alle wohlfühlen. Die Einteilung hat auch einen Sicherheitsaspekt: Im Patiohaus zum Beispiel haben wir auch eine Gruppe mit Menschen, die den starken Drang haben, wegzulaufen. Das kann bei Demenz häufiger vorkommen. Wir können hier eine Gruppe bilden, die in einem abgeschlossenen, sicheren Bereich zusammen wohnt und den geschützten Innenhof nutzen kann, ohne dass jeder Bewohner eine Einzelbetreuung bräuchte.
Gibt es Nachteile des Clustersystems?
Ja, die Wege sind zum Beispiel weiter. Es sind ja zwei Gruppen in einer Pflegeeinheit zusammengefasst, die räumlich aber durch das Treppenhaus oder eine Etage getrennt sind. Die Pflegekräfte müssen sich also gut absprechen, und Angehörigen kann es manchmal so erscheinen, als sei eine Gruppe nicht ausreichend versorgt, weil eine Pflegekraft in der anderen Wohngruppe aushilft. Und ein weiteres Problem: Wir brauchen alles doppelt, wie zum Beispiel die Küche.
Eine Küche ist im Pflegebereich aufwändig zu betreiben, alleine für die Dokumentation der Kühlschranktemperaturen und die Reinigung der Flächen. Das heißt, jede Küche mehr bedeutet mehr Arbeit. Wir bauen gerade zwei weitere Wohnprojekte mit Feddersen Architekten. Da haben wir die Gruppen anders angeordnet, um den Organisationsaufwand zu minimieren.
Gibt es räumliche Überschneidungen zwischen den Gruppen und damit einen sozialen Austausch?
Wir haben Aktivitäten, die Wohngruppen übergreifend funktionieren und die zentral im Erdgeschoss stattfinden: Der Messebesuch im Kappellenraum zum Beispiel, Sturzprophylaxe, Besprechungsabende oder Tanzveranstaltungen im Foyer, zusammen mit den Angehörigen der Bewohner. Der Alltag aber findet in der Wohngruppe statt, im Zimmer und im gemeinschaftlichen Wohnbereich.
Wie groß ist denn innerhalb der Wohngruppe der soziale Austausch; wie sehr nehmen die Bewohner Bezug auf zu ihren Mitbewohnern? Die Architekten planten ja sogenannte Klöntüren…
…an denen die Bewohner stehen und sich über die Zimmergrenze hinweg unterhalten. Das entspricht nicht der Realität. Wir haben hier zwei Damen, die sich gegenseitig besuchen, das ist eine Ausnahme.
Normalerweise ist die Demenz so fortgeschritten, dass das soziale Miteinander nicht über Gespräche zwischen den Bewohnern funktioniert. Es fällt den Bewohnern teilweise auch schwer, zwischen den Zimmern zu unterscheiden und die Privatsphäre des anderen zu respektieren.
Wenn also ein Bewohner im Zimmer seines Nachbarn steht, heißt das nicht unbedingt, dass er ihn besuchen kommt, sondern dass er vielleicht etwas in dessen Regal sucht. Also die personenbezogene und eigenständige Kommunikation miteinander fällt vielen schwer oder ist gar nicht mehr möglich.
Und dennoch ist die Gruppe wichtig?
Es ist der gelebte Alltag in der Gruppe, der wichtig ist. Die Bewohner haben zum Beispiel gemeinsame Mahlzeiten und eine feste Tischordnung. Der immer gleiche Sitzplatz im Wohnraum ist dabei enorm bedeutend für viele der Bewohner.
Und für die, die tagsüber viel im Zimmer bleiben, weil sie bettlägrig sind, sind die Geräusche und Gerüche aus dem Wohnraum sehr wichtig. Wir lassen deshalb bei diesen Bewohnern die Zimmertür auf, damit sie das Leben im Wohnraum mitbekommen, oder wir schieben das Bett in den Wohnbereich.
Das heißt, die Bewohner reagieren auf Reize mehr als auf eine direkte Ansprache?
Genau. Deshalb schaffen wir immer wieder diese Reize. Zum Beispiel backen wir regelmäßig Kuchen: Zum einen können die aktiveren Bewohner dabei mithelfen, zum anderen weckt der Geruch positive Empfindungen. Musik ist ebenfalls ein starkes Mittel, um die Bewohner zu erreichen, die Melodien wecken Erinnerungen an ihre Kindheit, und der Bewohner fühlt sich wohler. Unsere Aktivitäten basieren auf dem Programm SimA-P (Selbständigkeit im Alter für Pflegeheimbewohner), in dem ein Training für kognitive und psychomotorische Fähigkeiten und anhand der persönlichen Biographie der Bewohner stattfindet. Wir arbeiten zum Beispiel auch viel mit den Jahreszeiten, Blumen mit ihren Farben und ihrem Duft oder jahrezeitliche Veranstaltungen rufen bekannte Bilder hervor, genauso wie Fotoalben oder Geschichten.
Deswegen auch die Themen der Häuser, vor allem der Wohngemeinschaften in den Bauernstuben? Hier haben Sie alte Möbel im Stil einer Bauernstube aufgebaut.
Die Häuser haben ja unterschiedliche Themen und Atmosphären. Die Möbel aus der Zeit der 50er Jahre oder auch im Stil traditioneller Bauernstuben helfen den Bewohnern, sich wohlzufühlen, weil sie aus ihrer Zeit stammen. Die Möbel sind übrigens teilweise gestiftet. Auch in den Zimmern soll der Bewohner seine eigenen Möbel mitbringen.
Die Standardausstattung ist eher schlicht, damit sich der Bewohner wie zu Hause mit eigenen Möbelstücken einrichten kann. Auch die Beschriftungen der Zimmertafeln in Sütterlinschrift ist für viele ein Stück Kindheit, die Bewohner haben diese Schrift ja noch gelernt.
Es geht bei den drei Häusern aber auch um verschiedene Atmosphären. Wie wichtig sind Licht, Farben und Material?
Jeder reagiert anders auf Licht und Farbe…
…also keine Standardempfehlung, Licht gegen Depression?
Doch natürlich kann Licht gegen Depressionen helfen. Aber manch einer fühlt sich in dunkleren Räumen, in Wohnhöhlen, geborgener, andere brauchen das wechselnde, helle Tageslicht. Grundsätzlich gibt es schon allgemeine Empfehlungen, basierend auf dem Menschenverstand: keine dunklen, langen Flure, dafür weite Ausblicke und warme Farben und Materialien.
Ein Bodenbelag in Blau würde die Bewohner verunsichern, sie assozieren es mit Wasser. Auch Glastüren können verunsichern oder stärken den Drang hindurchzugehen. Damit die Bewohner in der Wohngemeinschaft bleiben und nicht evtl. weglaufen, helfen schon leichte Vorhänge vor den Ausgängen.
Und, wie gesehen, ein Zettel an der Tür mit der Bitte an den Bewohner, wieder umzukehren?
Ja, manchmal hilft auch das. Am besten ist für diese aktiven Bewohner eine Beschäftigungsalternative. Ein Werkstattraum zum Beispiel wäre schön, der fehlt hier leider. Aber man lernt ja mit jeder Planung, jedes Haus ist eine Weiterentwicklung des Vorgängerprojektes.
Dann freuen wir uns schon auf die Projekte in München und in Forchheim. Frau Koydl, vielen Dank für das Gespräch.
Das Gespräch führte Rosa Grewe
Baudaten
Objekt: Kompetenzzentrum für Menschen mit Demenz, Nürnberg
Standort: Wallensteinstraße 65, 90431 Nürnberg
Bauherr + Nutzer: Diakonie Neuendettelsau, www.diakonieneuendettelsau.de
Architekt: Feddersen Architekten, Berlin; www.feddersen-architekten.de
Mitarbeiter: Stefan Drees, Sebastian Brüning, Daniela Schwensow
Bauleitung: Rückert Ackermann Weiß Architekten, www.ackermann-weiss.de
Bauzeit: 2004 - 2006
Farbkonzept: Friederike Tebbe, Berlin, www.friederike-tebbe.com
Landschaftsarchitekt: Harms Wulf, Berlin, www.harmswulf-landschaftsarchitekten.de
Fachplaner
Tragwerksplanung: Pichler Ingenieure, Berlin, www.pichleringenieure.de
Techn. Gebäudeausrüstung: ist-energieplan, Müllheim, www.ist-energieplan.de
Lichtplanung: ist-energieplan mit feddersenarchitekten
Projektdaten
Grundstücksgröße: 7 717 m²
Grundflächenzahl: 0,55 (incl. Bauteil 1)
Geschossflächenzahl: 0,93 (incl. Bauteil 1)
Nutzfläche gesamt: 4 916 m²
Hauptnutzfläche: 2 865 m²
Nebennutzfläche: 647 m²
Funktionsfläche: 83 m²
Verkehrsfläche: 1 222 m²
Brutto-Grundfläche: 5 928 m²
Brutto-Rauminhalt: 19 136 m²
Baukosten
Gesamt brutto: 9,7 Mio. €
Gesamt netto: 8,15 Mio. €
Hauptnutzfläche: 3 385 €/m²
Brutto-Rauminhalt: 506 €/m³